Un cerveau qui déraille ne clignote pas en rouge. Il préfère les détours discrets : un geste maladroit, un rendez-vous manqué, camouflés sous la fatigue ou un pic de stress. Pourtant, ces faux pas peuvent être les premiers signaux d’alerte d’une maladie neurologique qui s’installe à pas feutrés.Chaque année, des familles se retrouvent démunies face à la découverte tardive d’un trouble du système nerveux. Lorsque le cerveau chuchote au lieu de crier, déceler ses messages silencieux devient une question de vigilance. Mais comment apprendre à décoder ces signaux ténus et agir sans attendre ?
Maladies neurologiques : panorama et enjeux actuels
Les maladies neurologiques s’imposent aujourd’hui comme l’un des plus grands défis de la santé publique en France et en Europe. Selon l’OMS, elles représentent la deuxième cause de mortalité à l’échelle mondiale, touchant près d’un milliard de personnes. Le champ est vaste : du système nerveux central (cerveau, moelle épinière) au système nerveux périphérique, ces pathologies englobent aussi bien les maladies neurodégénératives que l’épilepsie, les neuropathies ou les accidents vasculaires cérébraux.
En tête de liste, la maladie d’Alzheimer et la maladie de Parkinson ; suivent la sclérose en plaques et la sclérose latérale amyotrophique. Leur progression, souvent lente mais inexorable, bouleverse la vie des patients et de ceux qui les accompagnent. La maladie de Huntington, moins fréquente, marque par sa transmission familiale et ses symptômes sévères dès l’âge adulte.
L’impact social et économique de ces maladies est colossal. D’après l’Inserm et l’Institut du Cerveau, environ 8 millions de personnes en France vivraient avec un trouble neurologique, avec des conséquences directes sur la dépendance et la qualité de vie. La recherche s’active pour mieux décrypter les mécanismes qui gouvernent ces maladies, repérer les facteurs de risque (vieillissement, génétique, environnement) et inventer de nouvelles pistes pour la prise en charge.
- Détecter tôt la maladie reste un enjeu central pour limiter les complications et freiner la progression.
- Partout, les campagnes de dépistage et les programmes d’éducation à la santé, portés par les sociétés savantes et les associations de patients, se multiplient à l’échelle nationale et européenne.
Quels signes doivent alerter ? Reconnaître les symptômes évocateurs
Surveiller l’apparition de symptômes neurologiques est un réflexe à cultiver, pour le médecin comme pour le patient. Le visage de chaque trouble neurologique varie selon sa localisation et sa nature, mais certains signaux imposent d’agir sans attendre.
Les troubles moteurs figurent parmi les motifs de consultation les plus courants. Tremblements, raideur, ralentissement des gestes, pertes d’équilibre ou chutes répétées orientent vers une atteinte du système nerveux central – la maladie de Parkinson ou la sclérose en plaques en sont des exemples typiques. Parfois, la coordination s’efface (ataxie), ou la force musculaire se dérobe, exigeant l’avis d’un spécialiste.
Les signes sensitifs sont tout aussi révélateurs : picotements, engourdissements, perte de sensations au toucher ou à la douleur peuvent trahir un problème du système nerveux périphérique. Les troubles cognitifs – difficultés de mémoire, désorientation, incapacité à organiser ou à raisonner – font penser à une maladie comme l’Alzheimer.
Certains symptômes, plus soudains, n’attendent pas :
- Altération brutale du langage ou de la compréhension
- Faiblesse soudaine d’un bras, d’une jambe ou du visage
- Perte soudaine de la vision ou de l’équilibre
Face à ces tableaux, il faut agir vite : ils évoquent un accident vasculaire cérébral (AVC) – chaque minute compte.
Survenue de crises convulsives, sans antécédent d’épilepsie ? Là encore, il faut consulter sans tarder. La diversité des symptômes et leur subtilité rendent l’identification du diagnostic parfois épineuse : seul un examen clinique approfondi, parfois appuyé par des investigations complémentaires, permet de poser un diagnostic fiable et d’engager le bon parcours de soins.
Symptômes atypiques ou méconnus : ce qu’il ne faut pas négliger
Les symptômes atypiques prennent souvent tout le monde de court. Certains troubles ne ressemblent en rien aux formes classiques des maladies neurologiques, brouillant la piste pour les médecins comme pour les patients. La richesse de la symptomatologie somatique complique le repérage.
En France, les troubles neurologiques fonctionnels restent largement ignorés. Ces maladies, parfois qualifiées d’« invisibles », associent plaintes motrices, sensitives ou sensorielles, sans preuve de lésion dans les examens. Les crises fonctionnelles dissociatives, par exemple, peuvent ressembler à de l’épilepsie sans aucune anomalie électrique cérébrale. Souvent déclenchés par le stress ou un choc psychique, ces épisodes trompent par leur intensité clinique.
Le langage n’est pas en reste. De nombreux troubles du développement passent sous les radars, pourtant ils persistent à l’âge adulte, sous des formes plus atténuées :
- dyslexie : difficulté à lire
- dysphasie : trouble de l’expression ou de la compréhension orale
- dyscalculie : difficultés avec les chiffres
- dyspraxie : trouble de la coordination gestuelle
Parfois, c’est un syndrome rare qui fait irruption. La prosopagnosie, par exemple, empêche de reconnaître les visages. L’agnosie brouille la reconnaissance des objets malgré une vue intacte. D’autres signes, comme les troubles du sommeil, les apraxies (impossibilité d’exécuter un geste appris) ou encore les variations inexpliquées de la conscience, enrichissent le catalogue des signaux à ne pas ignorer.
Les soignants doivent garder l’œil ouvert face à ces manifestations discrètes : elles peuvent révéler des troubles neurologiques fonctionnels ou signaler une maladie dégénérative à ses débuts.
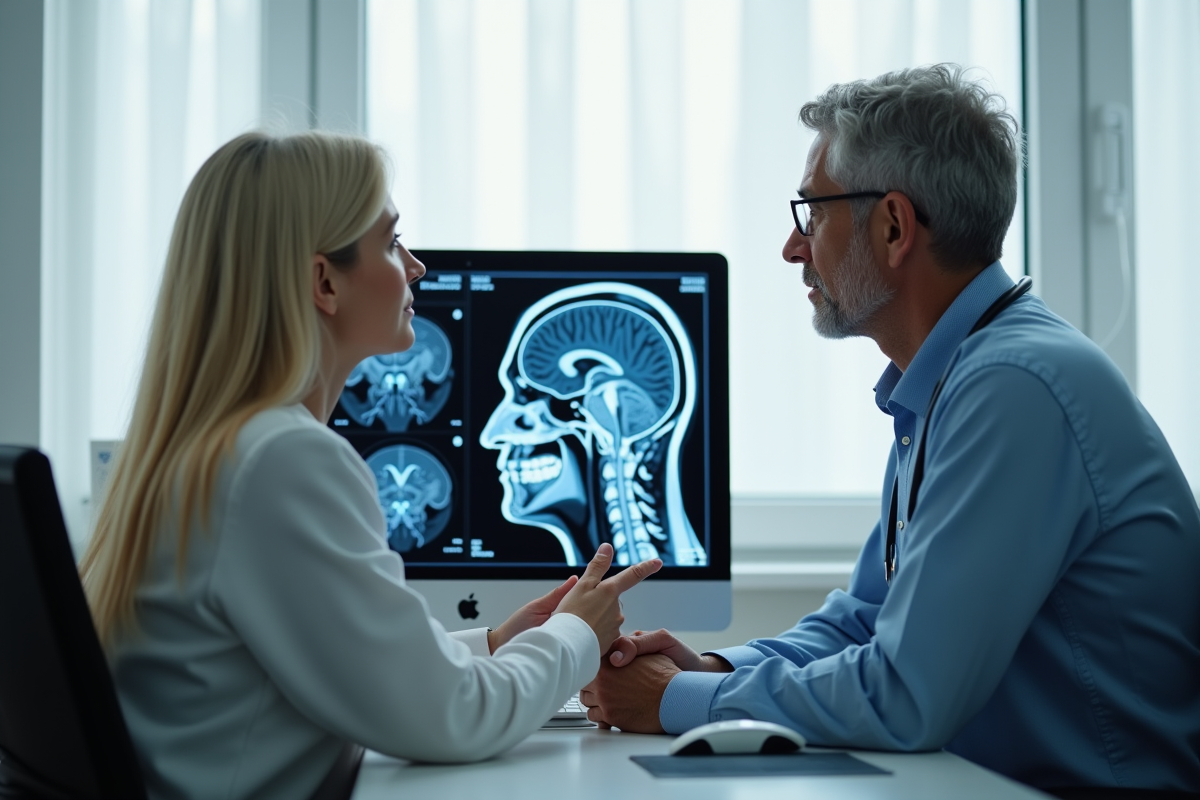
Le parcours du diagnostic : étapes, examens et rôle des spécialistes
Pour diagnostiquer une maladie neurologique, il faut parfois se muer en détective. Le médecin traitant s’attarde sur le récit du patient, décortique les circonstances et l’évolution des symptômes, puis procède à un examen neurologique structuré. Ce premier tri oriente l’enquête vers le système nerveux central ou périphérique.
Quand les signes persistent ou s’aggravent, l’avis du neurologue devient incontournable. Ce spécialiste dispose d’une panoplie d’examens ciblés :
- IRM cérébrale et médullaire : visualisation des lésions cérébrales ou médullaires
- Électroencéphalogramme (EEG) : utile en cas de suspicion d’épilepsie ou de trouble de la vigilance
- Potentiels évoqués : exploration de la conduction nerveuse
- Analyses sanguines et ponction lombaire : recherche de biomarqueurs spécifiques
L’interprétation croisée de ces résultats ouvre la voie à une stratégie thérapeutique personnalisée. La suite ? Un accompagnement pluridisciplinaire : kinésithérapeute, orthophoniste, ergothérapeute, tous mobilisés pour maximiser la rééducation et préserver l’autonomie. De Paris à Montréal, les progrès des tests de diagnostic et de l’imagerie promettent des traitements taillés sur mesure, adaptés à chaque histoire individuelle.
Décoder les signaux du cerveau, c’est parfois comme chercher une aiguille dans une botte de foin. Mais à force de vigilance, de science et d’écoute, il devient possible d’ouvrir une brèche dans le silence, avant que la maladie ne prenne toute la lumière.